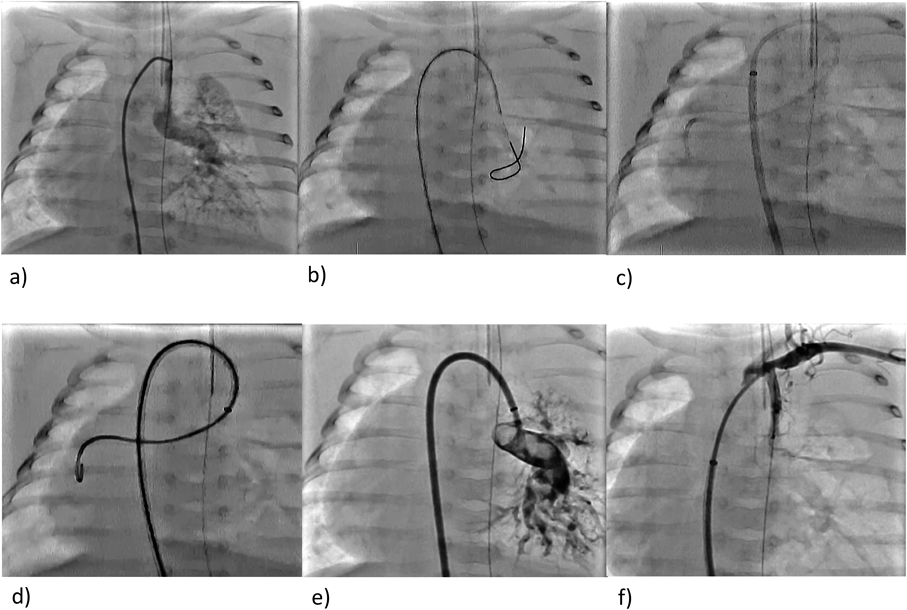
Modified Blalock-Taussigシャントの塞栓に難渋した症例The Case of difficulty in embolization of a modified Blalock–Taussig shunt
1 熊本市民病院小児循環器内科Department of Pediatric Cardiology, Kumamoto City Hospital
2 熊本市民病院小児心臓外科Pediatric Cardiac Surgery, Kumamoto City Hospital